특집
EGFR 변이 폐암의 수술 전후 치료: 오시머티닙 기반 표적 치료의 최신 지견과 임상적 함의
- 1. 서론: 폐암 치료 패러다임의 변화와 수술 전후 표적 치료의 부상
-
비소세포폐암(NSCLC)은 전 세계적으로 암 관련 사망의 주요 원인이며, 절제 가능한 초기 단계에서도 높은 재발률을 보입니다. 특히 EGFR변이는 아시아인 NSCLC 환자의 약 50%에서 발견되는 중요한 driver mutation으로, 티로신 키나아제 억제제(TKIs)와 같은 표적 치료제의 개발을 이끌었습니다. 기존 화학요법의 제한적인 효과를 넘어, 정밀 의학 시대에 맞춰 진행성 폐암에서 혁신적인 효과를 보인 표적 치료제를 초기 단계 폐암에 적용하려는 시도가 활발히 이루어지고 있습니다.
- 2. 수술 후 보조 요법의 표준: ADAURA 연구를 통해 본 오시머티닙의 역할
-
ADAURA 연구 (NCT02511106)는 완전히 절제된 1B-3A기 EGFR 변이 NSCLC 환자를 대상으로 오시머티닙 (Osimertinib, EGFR TKI) 보조 요법의 효능과 안전성을 평가한 3상, 이중 맹검, 위약 대조 연구입니다. 이 연구는 절제 가능한 EGFR 변이 NSCLC 환자의 보조 치료에 있어 오시머티닙이 새로운 표준 치료법으로 자리매김하는 결정적인 근거를 제시했습니다.
- 무병 생존율 (DFS) 개선: 2-3A기 환자군에서 오시머티닙군은 위약군 대비 질병 재발 또는 사망 위험을 유의하게 감소시켰습니다 (HR 0.17; 99.06% CI, 0.11-0.26; P<0.001). 전체 환자군(1B-3A기)에서도 재발 또는 사망 위험을 유의하게 감소시켰습니다 (HR 0.20; 99.12% CI, 0.14-0.30; P<0.001).
- 전체 생존율 (OS) 개선: 최종 OS 분석 결과, 오시머티닙은 EGFR 변이 NSCLC 환자에서 통계적으로 유의미한 OS 개선을 입증했습니다. 2-3A기 환자군에서 5년 OS율은 오시머티닙군 85% 대 위약군 73%였으며, 사망 위험은 유의하게 감소했습니다 (HR 0.49; 95.03% CI, 0.33-0.73; P<001).
- 중추신경계(CNS) 재발 억제 효과: 오시머티닙은 CNS 재발 또는 사망 위험을 유의미하게 감소시켰습니다 (HR 0.18; 95% CI, 0.10-0.33). 이는 오시머티닙의 혈액-뇌 장벽 투과 능력과 관련이 있으며, 뇌 전이가 흔한 EGFR 변이 폐암 환자의 예후에 긍정적인 영향을 미칩니다.
수술 후 오시머티닙의 안전성은 기존에 알려진 바와 크게 다르지 않았으며, 새로운 안전성 우려는 보고되지 않았습니다. 3등급 이상 이상 반응은 오시머티닙군에서 20%로 위약군 (13%)보다 높았으나, 치명적인 이상 반응은 보고되지 않았습니다. ADAURA 연구 결과로 오시머티닙이 절제된 EGFR 변이 NSCLC의 표준 치료가 되었지만, 보조 오시머티닙이 보조 화학요법을 대체해서는 안 된다는 지침도 존재합니다.
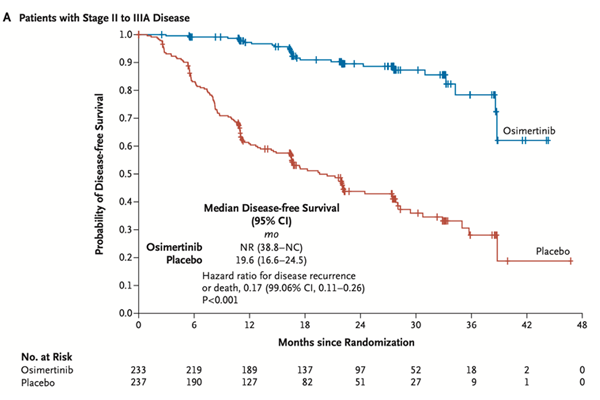 그림 1. 오시머티닙 군과 위약군의 무병생존률의 유의미한 차이 (NEJM, 2020)
그림 1. 오시머티닙 군과 위약군의 무병생존률의 유의미한 차이 (NEJM, 2020)
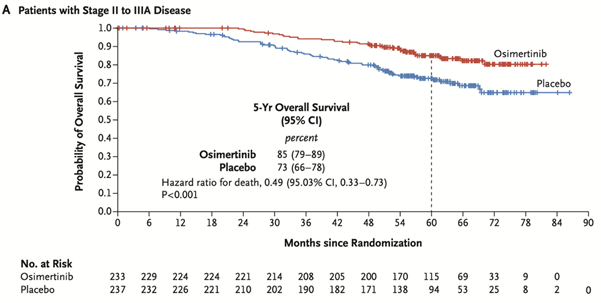 그림 2. 오시머티닙군과 위약군의 전체 생존률의 유의미한 차이 (NEJM, 2023)
그림 2. 오시머티닙군과 위약군의 전체 생존률의 유의미한 차이 (NEJM, 2023)
- 3. 수술 전 선행 요법의 새로운 지평: NeoADAURA 연구 결과의 임상적 의미
-
2025년 6월에 발표된 NeoADAURA 연구 (NCT04351555)는 절제 가능한 2-3B기 N2 EGFR 변이 NSCLC 환자를 대상으로 오시머티닙 단독 또는 화학요법 병용 선행 요법의 효능과 안전성을 평가한 3상, 무작위 배정 연구입니다 . 이 연구는 선행 오시머티닙 치료가 기존 화학요법 대비 병리학적 반응 및 림프절 병기 하향을 유의미하게 개선함을 입증했습니다.
- 주요 병리학적 반응 (MPR) 및 완전 병리학적 반응 (pCR) 개선: 오시머티닙+화학요법군과 오시머티닙 단독군은 위약+화학요법군 대비 통계적으로 유의미하게 높은 MPR율을 보였습니다 (각각 26%, 25% vs 2%; P<0.0001) . pCR율은 오시머티닙+화학요법군 4%, 오시머티닙 단독군 9%, 위약+화학요법군 0%였습니다. MPR을 달성한 환자의 2%만이 EFS 사건을 경험한 반면, MPR을 달성하지 못한 환자는 18%가 EFS 사건을 경험하여, MPR이 장기적인 무사건 생존율 개선의 강력한 대리 지표로 작용할 수 있음을 시사합니다.
- 림프절 병기 하향(Nodal Downstaging) 효과: 기저 N2 병기 환자 중 오시머티닙+화학요법군과 오시머티닙 단독군에서 각각 53%가 수술 시 N0 또는 N1으로 림프절 병기 하향을 달성했습니다. 이는 위약+화학요법군의 21%와 대조됩니다.
- 무사건 생존율(EFS) 경향: 중간 분석 결과, EFS 데이터는 미성숙하지만 오시머티닙 포함군에서 위약+화학요법군 대비 EFS 개선 경향을 보였습니다.
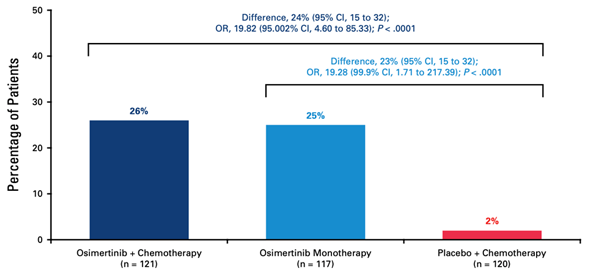 그림 3. 오시머티닙+화학요법군, 오시머티닙 단독군, 위약+화학요법군 사이의 MPR 차이
그림 3. 오시머티닙+화학요법군, 오시머티닙 단독군, 위약+화학요법군 사이의 MPR 차이
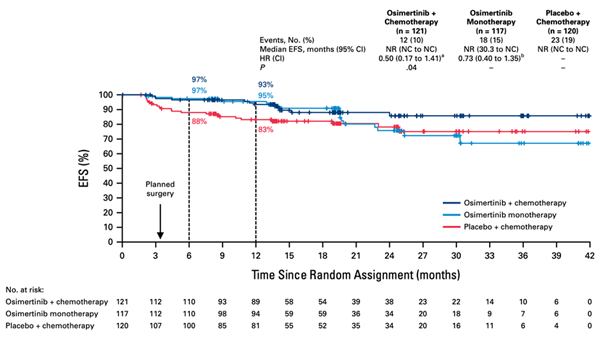 그림 4. 오시머티닙+화학요법군, 오시머티닙 단독군, 위약+화학요법군 사이의 Event free survival 비교
그림 4. 오시머티닙+화학요법군, 오시머티닙 단독군, 위약+화학요법군 사이의 Event free survival 비교
수술적 절제 가능성 및 안전성 평가:
선행 오시머티닙 치료는 수술의 실행 가능성 (feasibility)에 부정적인 영향을 미치지 않았습니다. 오시머티닙+화학요법군 92%, 오시머티닙 단독군 97%, 위약+화학요법군 89%의 환자가 완치 목적의 수술을 받았습니다. R0 절제율은 오시머티닙+화학요법군 91%, 오시머티닙 단독군 95%, 위약+화학요법군 93%로 모든 군에서 높게 나타났습니다. 수술과 관련된 중대한 이상 반응 발생률은 오시머티닙+화학요법군 10%, 오시머티닙 단독군 5%, 위약+화학요법군 7%로 오시머티닙 치료가 수술 후 합병증 위험을 유의미하게 증가시키지 않았습니다. 선행 요법 기간 동안의 안전성 프로파일은 오시머티닙 단독 및 화학요법과의 병용 치료에서 알려진 오시머티닙의 안전성 프로파일과 일관되었습니다.
표 1. NeoADAURA 연구의 수술 관련 결과 및 안전성 프로파일
지표 오시머티닙+화학요법 (n=121) 오시머티닙 단독 (n=117) 위약+화학요법 (n=120) 수술 결과 완치 목적 수술 시행률 92% 97% 89% 질병 진행으로 인한
수술 불가율1% 1% 6% R0 절제율
(수술 시행 환자 대상)91% 95% 93% N2 림프절 병기 하향률
(N0/N1으로)53% 53% 21% 선행 요법 기간 안전성 모든 원인으로 인한
3등급 이상 이상 반응률36% 13% 33% 중대한 이상 반응률 20% 11% 20% 치료 중단으로 이어진
이상 반응률9% 3% 5% 수술 관련 합병증 수술과 관련된 중대한
이상 반응률10% 5% 7% - 4. 표적 치료 시대의 진단과 치료 전략: 유전자 검사의 중요성
-
절제 가능한 NSCLC 환자 모두에게 EGFR 변이를 포함한 바이오마커 검사가 필수적으로 시행되어야 하며, 이는 치료 결정을 안내하는 데 사용되어야 합니다 . NCCN 가이드라인은 1B-3A기 및 3B기(T3, N2) 절제 가능한 NSCLC 환자에서 보조 요법 결정을 위해 EGFR 변이 검사를 권고하고 있습니다. 검사 시점은 가능한 한 빨리, 즉 진단 시점에 이루어져야 합니다 . 수술 조직 또는 생검 조직을 통한 검사가 권장되며, 조직 검사가 어렵거나 불충분할 경우 혈액 기반의 순환 종양 DNA (ctDNA) 검사가 대안으로 활용될 수 있습니다. 진단 시점부터 자동으로 유전자 검사를 의뢰하는 Reflex Testing은 검사 결과 도출 시간을 획기적으로 단축시켜 최적의 치료를 더 빠르게 시작할 수 있게 합니다.
EGFR 변이 폐암의 수술 전후 치료는 복잡하며, 최적의 치료 결정을 위해서는 심장혈관흉부외과 의사, 종양내과 의사, 방사선종양학과 의사, 병리과 의사 등으로 구성된 다학제 팀의 협력이 필수적입니다 . 다학제 논의를 통해 환자의 종양 특성, 병기, 전신 상태 등을 종합적으로 고려하여 수술 가능성, 선행/보조 요법의 선택 및 순서 등을 결정해야 합니다.
- 5. 결론 및 향후 전망: EGFR 변이 폐암 수술 전후 치료의 미래
-
ADAURA 연구는 절제된 EGFR 변이 NSCLC 환자에서 보조 오시머티닙이 무병 생존율뿐만 아니라 전체 생존율까지 유의미하게 개선시킴으로써, 새로운 표준 치료법을 확립했습니다 . 특히 중추신경계 재발 억제 효과는 장기 생존율 개선의 핵심 기여 요인으로 확인되었습니다. NeoADAURA 연구는 선행 오시머티닙이 EGFR 변이 NSCLC 환자에서 기존 화학요법 대비 유의한 병리학적 반응 (MPR, pCR) 개선과 림프절 병기 하향 효과를 보였음을 입증했습니다. 이 두 연구 결과는 EGFR 변이 폐암의 수술 전후 치료 패러다임이 전통적인 화학요법 중심에서 표적 치료 중심으로 전환되고 있음을 명확히 보여주는 증거입니다.
이러한 혁신적인 연구 결과들을 바탕으로, EGFR 변이 NSCLC 환자에게 수술 전후 오시머티닙 기반 표적 치료가 더욱 적극적으로 도입될 것으로 예상됩니다. 이에 따라, 모든 절제 가능한 NSCLC 환자에서 EGFR 변이 검사를 조기에, 그리고 일상적인 진단 과정의 일부로 통합하는 것이 더욱 중요해질 것입니다.
현재의 발전에도 불구하고, 해결해야 할 중요한 과제들이 남아있습니다. NeoADAURA 연구의 Event-free survival 데이터는 아직 미성숙하며 , 선행 오시머티닙이 보조 오시머티닙에 추가적인 이점을 제공하는지에 대한 질문은 여전히 남아있습니다. 또한, 오시머티닙 단독 선행 요법과 화학요법 병용 선행 요법 중 어떤 것이 더 최적인지에 대한 추가 연구가 필요합니다. 미세 잔존 질환 (MRD) 평가의 역할도 중요하게 연구될 분야입니다. 이러한 질문들에 답하기 위한 대규모 무작위 대조 임상 시험들이 지속적으로 필요하며, 이는 EGFR 변이 폐암 수술 전후 치료의 미래를 더욱 정밀하게 다듬어 나갈 것입니다.
- 참고문헌
-
- Wu Y-L, et al. Osimertinib in Resected EGFR-mutated Non-small-cell lung cancer. N Engl J Med 2020.
- Tsuboi M, et al. Overall survival with Osimertinib in Resected EGFR-Mutated NSCLC. N Engl J Med 2023.
- Neoadjuvant Osimertinib for Resectable EGFR-Mutated Non-Small Cell Lung cancer. J Clin Oncol 2025.




