특집
간질성폐질환 환자에서의 방사선폐손상
1간질성폐질환과 방사선치료
Radiation-induced lung injury (RILI)는 방사선치료로 인하여 폐에 발생하는 손상으로 acute radiation pneumonitis와 chronic radiation pulmonary fibrosis를 통칭하는 개념이다. 폐암 환자의 상당수는 치료 과정 중 한 번 이상의 흉부방사선치료를 받게 되므로 RILI는 환자의 삶의 질과 밀접한 주요 치료 관련 부작용이라 할 수 있다. 폐암과 함께 동반 질환으로 간질성폐질환(interstitial lung disease, ILD)를 앓고 있는 환자에서는 흉부방사선치료시에 RILI의 위험이 더 높은 것으로 알려져 있다.1 ILD와 폐암은 일부 위험인자를 공유하며 ILD환자의 폐암 발생율이 일반 인구에 비하여 높으므로 임상적으로 드물지 않게 ILD 환자에게 방사선치료를 고려하는 상황을 맞닥뜨리게 된다. 더욱이 SABR(stereotactic ablative radiotherapy)의 도입으로 흉부 방사선치료의 적응증이 초기폐암, 희소전이암에까지 확대됨에 따라 과거보다 ILD환자에서의 RILI 위험에 대한 더 높은 수준의 이해가 요구되고 있다.
2초기폐암에서 간질성폐질환과 방사선치료
초기 비소세포암에서의 현재 표준 치료는 수술적 절제이다. 그러나 모든 환자에서 수술적 절제가 가능한 것은 아니어서 SABR는 수술적 절제가 불가능한 초기폐암에서 비교적 효과적이고 안전한 근치적 치료방법으로 활용되고 있다.2 수술과 정위절제방사선치료를 비교한 전향적 임상연구 결과에서도 정위절제방사선치료의 비열등성이 확인되기도 하였다.3, 4
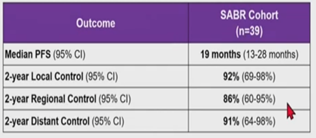
ILD를 앓고 있는 환자는 동반질환이나 폐기능저하로 인해 진단시에 수술이 불가능한 경우가 흔하다보니 SABR를 고려하는 경우가 흔하다. 그러나 이러한 환자들에서는 SABR의 적용 또한 RILI의 위험이 높아 어려움이 있다. Chen 등의 리뷰논문에 따르면 ES-NSCLC에서 SABR을 받은 ILD 환자에서 treatment-related morality는 15.6%, ILD-specific toxicity는 25%로 나타났다.5 특히 IPF(Interstitial pulmonary fibrosis)로 진단받은 환자의 경우 SABR-related mortality가 33%, toxicity가 71%로 나타나 다른 ILD type에 비하여 위험도가 더 높았다. ILD-type 외의 RILI의 예측인자로는 여러가지 선량관련인자(dosimetric parameters)들이 예측인자로 알려져 있는데, 개별 연구에서는 Lung V5Gy(5 Gy이상의 선량이 조사된 폐의 용적), Lung V20Gy(10 Gy이상의 선량이 조사된 폐의 용적), Lung V20Gy(20 Gy이상의 선량이 조사된 폐의 용적), MLD(Mean lung dose)와 RILI의 연관성이 보고되었다. Chen의 리뷰논문의 weighted linear regression에서는 이러한 선량인자들과의 통계적 유의성은 발견되지 않았으나, subgroup analysis 를 통한 V20≥6.5%, MLD≥4.5 Gy를 제시하며 치료계획시 threshold dose로 사용할 수도 있음을 제안하였다. 이 후로도 많은 데이터가 ILD 환자에서의 SABR의 적용시의 위험성을 시사하였고, 이에 cT1-2N0M0의 ILD를 가지고 있는 ES-NSCLC환자에서 SABR의 이득과 위험을 평가하고자 prospective clinical trial(ASPIRE-ILD)이 진행되었다. ASPIRE-ILD trial의 1 year outcome이 미국방사선종양학회(ASTRO) 2023 congress에서 발표되어서 간략히 소개하고자 한다.6 등록환자는 42명으로 이 중 39명이 50 Gy/5 fx의 SABR을 받았고 3명은 observation을 선택하였다. SABR그룹에서 1-year overall survival (OS)는 79%, median OS는 25개월로 나타나 선행연구에서 기대하던 생존율보다 우수한 임상결과를 보였고 CTCAE grade 5 RILI는 5명(7.7%), grade 3 RILI는 4명에서 발생하였다. 치료를 받지 않은 3명의 median OS는 13개월이었다. 결과적으로 ASPIRE-ILD 에서는 기대보다 높은 생존율과 상대적으로 낮은 toxicity를 보였는데 저자들은 프로토콜에 따라 상대적으로 낮은 처방 선량을 포함한 SABR planning이 영향을 주었을 것으로 해석하였다. 등록환자의 ILD type을 살펴보면 IPF의 비율이 21%에 불과하여서 이러한 점도 양호한 생존 결과에 영향을 주었을 수 있겠다.
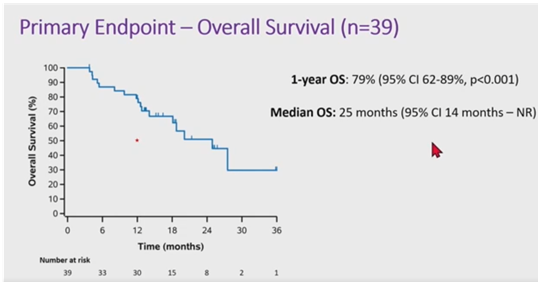
표 1. Patients characteristics in ASPIRE-ILD trial
| ILD status | SABR (n = 39) |
Observation (n = 3) |
|---|---|---|
|
ILD type, n (%) IPF NSIP CT-ILD Chronic HP Unclassifier/other |
8 (21) 0 (0) 8 (21) 2 (5) 21 (54) |
2 (67) 0 (0) 1 (33) 0 (0) 0 (0) |
|
ILD-GAP Index, n (%) ≤ 2 3-5 ≥ 6 |
14 (36) 23 (59) 2 (5) |
0 (0) 3 (100) 0 (0) |
표2. Other clinical outcomes
3국소진행폐암에서 간질성폐질환과 방사선치료
국소 진행 비소세포암에서 표준 치료는 concurrent chemoradiotherapy (CCRT)+adjuvant immunotherapy이다. 문헌에 따라 차이는 있지만 meta-analysis 결과에 따르면 증상있는 방사선폐렴의 발생율은 30% 정도, 치명적인 방사선폐렴의 발생율은 2%정도로 알려져 있다.7 chemotherapy는 severe radiation pneumonitis의 위험 증가와 관련이 있는 것으로 알려져 있고 immune checkpoint inhibitors (ICIs)의 병용 역시 chemoradiotherapy만 시행한 환자에 비해 radiation pneumonitis의 위험을 증가시킨다고 한다.8, 9 ICI 치료를 받은 환자에서 immune-related ILD가 발생할 수 있는 심각한 부작용 중 하나이며10, ILD나 ILA를 이미 가지고 있는 환자에서 ICI-related pneumonitis위 위험이 증가하는 것으로 알려져 있으므로 ILD환자에서 방사선치료와 ICI를 병용치료하는 경우 더욱 주의가 필요하겠다.11
ILD환자에서는 국소진행비소세포암에 대한 CCRT 시행 후 심각한 폐손상의 위험이 증가한다(표3). Kobashashi 등의 보고에 따르면 46%가 CCRT 후 ILD의 급성악화를 겪었다고 한다.12 본 기관에서 치료받은 환자 중 50 Gy이상의 통상분할 흉부방사선치료를 받은 ILD가 동반된 폐암환자를 대상으로 후향적 분석을 시행하였는데, 54명의 ILD 환자중 36명(66.7%)에게서 증상 있는 폐손상이 발생하였고 22명(40.7%)에서는 심각한 폐손상이 발생한 것이 확인되었다.13
Kobayashi 등의 연구에서 UIP pattern의 ILD인 경우 non-UIP pattern의 ILD에 비해 더욱 위험도가 증가하는 것으로 나타났다.12 Higo 등은 ILA환자 63.7%를 포함하여 분석한 연구에서 방사선선량인자 Lung V20 이 25%를 초과하는 경우 심각한 폐손상의 위험이 증가하였다.14 본 기관에서 시행한 분석에서는 흥미롭게도 symptomatic RILI의 경우 폐의 방사선선량인자가 관련이 있었으나 severe RILI의 경우 폐의 선량인자와는 관련이 없었다.13 오히려 severe RILI의 경우 치료전 혈액의 호중구수치, 호중구-림프구비나 ILD의 심한 정도와 통계적으로 유의한 관련이 있었다. 이는 기존에 알려진대로 방사선의 세기나 조사면적과 RILI의 관련성과는 다르게, ILD 환자에서 발생하는 severe RILI는 classic RILI와는 다른 기전에 의한 것일 가능성이 있음을 시사한다.
표3. 통상분할 흉부방사선치료를 받은 ILD 환자에게서 방사선폐손상 발생율에 관한 연구
| 저자 | 년도 | 간질성폐질환 | 방사선선량 | 방사선폐손상의 정도 | 심각한 폐손상의 위험인자 | 생존율 |
|---|---|---|---|---|---|---|
| Kobayashi et al. | 2018 |
Total ILD: 37 UIP pattern: 17 (46%) |
56 Gy |
Grade≥3 RILI: 46% Grade 5 RILI: 2.7% |
UIP pattern | Median OS: 34.6 months |
| Higo et al. | 2019 |
ILA: 25 (32.5%) Indeterminate ILA: 24 (31.2%) No ILA: 28 (36.4%) |
37.5–60 Gy |
Grade≥2 RILI: 36% Grade≥3 RILI: 8% |
V20>25% | 2-year OS: 56.8% |
| Li et al. | 2021 | Subclinical ILD: 87 |
≥50 Gy (fraction size: 2–3 Gy) |
Grade≥2 RILI: 51% Grade≥3 RILI: 21% |
Chemotherapy with gemcitabine V5≥50% Extent of ILD (≥25% of lung) |
2-year OS: 32.0% |
| Park et al. | 2024 |
Total ILD: 54 UIP or possible UIP pattern:45 (83%) |
50–66 Gy |
Grade≥2 RILI: 66.7% Grade≥4 RILI: 40.7% |
Pretreatment NLR Pretreatment ANC Severity of ILD |
2-year OS: 27.0% |
| RILI, radiation-induced lung injury; ILD, interstitial lung disease; UIP, usual interstitial pneumonia; OS, overall survival; ILA, interstitial lung abnormality; Vx, the volume percentage receiving radiation dose more than x Gy; NLR, neutrophil-lymphocyte ratios; ANC, absolute neutrophil count. | ||||||
4Should we treat or not?
초기폐암에서 아무런 치료를 하지 않을 경우 1년 사망율이 60-70%, median survival이 10-12 개월 정도이다. 만약 이러한 환자에서 수술을 시행하기 어려울 경우 SABR-related toxicity의 가능성을 기존 연구결과에 근거하여 15-33%로 예측하더라도 치료하지 않은 폐암의 위험성이 더 크기 때문에 SABR를 시행하는 것은 정당성이 있어 보이지만, ILD 환자에게서 SABR를 적용할 때는 환자와의 충분한 상의와 함께 ILD에 대한 면밀한 평가가 선행되어야 한다. 흉부방사선종양학과의사는 방사선치료계획시 엄격한 constraint 적용하고 처방선량 결정시에도 특별한 주의를 기울여야 하겠다.
국소진행폐암에서는 치료를 시행하더라도 사망률이 높고 생존기간이 짧으므로 치료관련독성에 대한 고려는 상대적으로 부족하였으나 표2에서 확인할 수 있듯이 이러한 환자들은 암으로 인한 고통과 더불어 방사선치료 후 겪게 되는 RILI로 인하여 상당한 고통을 받는 경우가 많다. 더욱이 국소진행폐암의 치료에 사용되는 taxane이나 ICI 역시 폐손상을 일으키므로, 이러한 약제와 흉부방사선치료의 병용시 주의가 요구된다.15 최근 본 기관의 분석 결과에 따르면 예상과는 달리 grade 4 이상의 fatal RILI는 일반적인 방사선폐렴과 다르게 radiation dose 관련 인자들보다 blood inflammatory factor(호중구수치, 호중구-림프구비)와 ILD의 중증도와 관련이 있어 이러한 인자들을 고려하여 개별 환자들의 위험성을 예측하는 것이 보다 환자들을 위한 치료 계획에 도움이 될 수 있을 것이다.13
- Reference
-
- Goodman CD, Nijman SFM, Senan S, et al. A Primer on Interstitial Lung Disease and Thoracic Radiation. J Thorac Oncol 2020;15:902-913.
- Timmerman R, Paulus R, Galvin J, et al. Stereotactic body radiation therapy for inoperable early stage lung cancer. JAMA 2010;303:1070-1076.
- Chang JY, Mehran RJ, Feng L, et al. Stereotactic ablative radiotherapy for operable stage I non-small-cell lung cancer (revised STARS): long-term results of a single-arm, prospective trial with prespecified comparison to surgery. Lancet Oncol 2021;22:1448-1457.
- Chen H, Laba JM, Boldt RG, et al. Stereotactic Ablative Radiation Therapy Versus Surgery in Early Lung Cancer: A Meta-analysis of Propensity Score Studies. Int J Radiat Oncol Biol Phys 2018;101:186-194.
- Chen H, Senan S, Nossent EJ, et al. Treatment-Related Toxicity in Patients With Early-Stage Non-Small Cell Lung Cancer and Coexisting Interstitial Lung Disease: A Systematic Review. Int J Radiat Oncol Biol Phys 2017;98:622-631.
- Palma DA, Chen H, Bahig H, et al. Assessment of precision irradiation in early non-small cell lung cancer and interstitial lung disease (ASPIRE-ILD): study protocol for a phase II trial. BMC Cancer 2019;19:1206.
- Palma DA, Senan S, Tsujino K, et al. Predicting radiation pneumonitis after chemoradiation therapy for lung cancer: an international individual patient data meta-analysis. Int J Radiat Oncol Biol Phys 2013;85:444-450.
- Parashar B, Edwards A, Mehta R, et al. Chemotherapy significantly increases the risk of radiation pneumonitis in radiation therapy of advanced lung cancer. Am J Clin Oncol 2011;34:160-164.
- Pu D, Liu Q, Zhang S, et al. Real-world incidence and risk factors of pneumonitis in chemoradiation plus immune checkpoint inhibitors compared with chemoradiation alone in lung cancer: a retrospective cohort study. Transl Lung Cancer Res 2024;13:139-151.
- Suzuki Y, Karayama M, Uto T, et al. Assessment of Immune-Related Interstitial Lung Disease in Patients With NSCLC Treated with Immune Checkpoint Inhibitors: A Multicenter Prospective Study. J Thorac Oncol 2020;15:1317-1327.
- Park CK, Oh HJ, Kim YC, et al. Korean Real-World Data on Patients With Unresectable Stage III NSCLC Treated With Durvalumab After Chemoradiotherapy: PACIFIC-KR. J Thorac Oncol 2023;18:1042-1054.
- Kobayashi H, Naito T, Omae K, et al. Impact of Interstitial Lung Disease Classification on the Development of Acute Exacerbation of Interstitial Lung Disease and Prognosis in Patients with Stage III Non-Small-Cell Lung Cancer and Interstitial Lung Disease Treated With Chemoradiotherapy. J Cancer 2018;9:2054-2060.
- Park SH, Lim JK, Kang MK, et al. Predictive factors for severe radiation-induced lung injury in patients with lung cancer and coexisting interstitial lung disease. Radiother Oncol 2024;192:110053.
- Higo H, Kubo T, Makimoto S, et al. Chemoradiotherapy for locally advanced lung cancer patients with interstitial lung abnormalities. Jpn J Clin Oncol 2019;49:458-464.
- Watanabe N, Niho S, Kirita K, et al. Second-line docetaxel for patients with platinum-refractory advanced non-small cell lung cancer and interstitial pneumonia. Cancer Chemother Pharmacol 2015;76:69-74.






